Dlaczego trzeba zażywać właściwe, a nie przypadkowe antybiotyki?
Myślę, że każdy z czytających ten tekst przyjmował w swoim życiu jakiś, jakikolwiek, antybiotyk. Z pewnością jednak nie każdy posłuchał częstego lekarskiego zalecenia: „proszę brać przez X dni” zamiennie z „proszę zużyć całe opakowanie”. Mam z kolei nadzieję, że przeczytanie tego tekstu pozwoli ci zrozumieć, dlaczego jest to takie ważne - a tym sam zaczniesz tych zaleceń przestrzegać.


Jestem chory, a ten niedobry lekarz nie chce mi przepisać antybiotyku!

Najpierw rozważmy, dlaczego właściwie te antybiotyki przyjmujemy - i dlaczego czasami ich nie przyjmujemy.
Słowo „antybiotyk”, w wolnym tłumaczeniu, od „anti” oraz „bios”, można przełożyć jako „przeciw życiu”. Niektóre antybiotyki uśmiercają bakterie (działanie bakteriobójcze), inne wpływają na ich funkcjonowanie, blokując rozmnażanie. Co istotne w uprzednim zdaniu: BAKTERIE.
Większość infekcji górnych dróg oddechowych powodują wirusy, mogą one także być przyczyną zapalenia płuc. Gros ludzi gotowych jest postawić pomiędzy bakterią i wirusem znak równości, jednak nie jest to prawda. Zasadnicza różnica, wiążąca się właśnie z antybiotykoterapią, wynika z ich budowy.
Wirus jest cząsteczką organiczną bezkomórkową, złożoną z materiału genetycznego oraz białek.
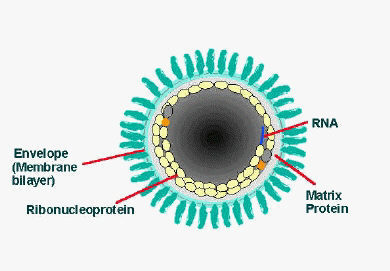
Bakteria z kolei ma ścianę komórkową - ta właśnie ściana jest celem ataku niektórych antybiotyków (blokują one jej syntezę, a tym samym powodują jej rozpad, który skutkuje śmiercią bakterii - spróbujmy porównać to sobie do rozpadu naszych kości i skóry z powstaniem jam, przez które miałyby wystawać narządy). Ma także błonę komórkową, która znajduje się pod ścianą - także ją uszkadzają niektóre antybiotyki, co skutkuje wyciekiem substancji z wnętrza komórki bakteryjnej poza nią. Poza tym niektóre grupy antybiotyków hamują bakteryjną produkcję białek i aktywność enzymów, jeszcze inne uszkadzają materiał genetyczny.

Jako że wirusy ani ściany, ani błony komórkowej nie mają, jasne wydaje się, dlaczego w infekcjach wirusowych działające na nie antybiotyki są nieskuteczne. Pozostaje jeszcze kwestia kwasów nukleinowych (materiału genetycznego) oraz białek - te wirusy mają, tyle że antybiotyki działają na ich wersje bakteryjne, tym samym również tutaj nie pomogą - przynajmniej w większości wypadków i w świetle aktualnej wiedzy (kilka lat temu dr Kamila Stokowa-Sołtys odkryła, że antybiotyk bacytracyna niszczy RNA niektórych wirusów).
Wolę spróbować, najwyżej nie zadziała, a może akurat, nic nie tracę
No... nie bardzo. W dobie reklam probiotyków wszyscy prawdopodobnie wiedzą, że nie wszystkie bakterie są chorobotwórcze, a niektóre wręcz przydatne. Za przykład mogą posłużyć bakterie w przewodzie pokarmowym oraz flora fizjologiczna kobiecej pochwy. Antybiotyki niestety nie są na tyle mądre, by wiedzieć, które bakterie unicestwić, a które zostawić w spokoju. Jak już robią sprzątanie, to generalne. A że natura próżni nie lubi, bardzo szybko znajdą się nowi lokatorzy: grzyby. Kandydoza pochwy kończy się świądem i bólem tej okolicy - nic przyjemnego. Do tego pleśniawki w ustach. Zniszczenie flory bakteryjnej jelit skutkuje biegunkami, a w gorszym przypadku nawet rozwojem stanu zapalnego jelit (rzekomobłoniaste zapalenie jelit może skutkować nawet ich perforacją - pęknięciem - a to z kolei śmiercią).
No ale są te probiotyki i one mnie ochronią

Przyjmowanie probiotyków (preparaty zawierające szczepy "dobrych" bakterii) ma na celu zapobieganie tym problemom, z tym że ważne jest ich prawidłowe przechowywanie (niektóre muszą znajdować się w lodówce), przyjmowanie (nie razem z antybiotykiem, a kilka godzin po/przed nim, ponieważ inaczej zniszczy on pożądane bakterie). Należy pamiętać także, że oznaczone jako leki mają w porównaniu do suplementów wykonanych więcej badań i potwierdzoną skuteczność - dlatego należy prosić raczej o leki (i dotyczy to wszystkich preparatów, nie tylko probiotyków), choć nastawiając się na to, że z reguły są droższe.
Skoro już o probiotykach, w praktyce klinicznej zdania są podzielone, jeśli idzie o liczbę szczepów w jednym preparacie: jeden szczep wyklucza ryzyko niekorzystnej dla nas konkurencji pomiędzy poszczególnymi szczepami zawartymi w preparacie, przedstawiciele firm farmaceutycznych przekonują natomiast, że różnorodność jest lepsza, a konkurencji nie ma, ponieważ szczepy bytują w różnych odcinkach przewodu pokarmowego.
No to skoro już wiem, jak i jakie brać probiotyki, to antybiotyki mi nie zaszkodzą

Nie wszystkie efekty uboczne antybiotyków wiążą się z niszczeniem naszej własnej flory. Niektóre z tych leków mogą powodować uszkodzenia słuchu, inne wątroby i nerek, jeszcze inne nawet szpiku kostnego - te działania niepożądane oczywiście bierzemy pod uwagę, gdy przepisujemy lek w związku ze wskazaniami, bo ryzyko ich wystąpienia jest niewspółmiernie niskie w stosunku do przewidywanych korzyści w postaci poprawy stanu zdrowia teraz, ale narażanie się na nie „tak na wszelki” wydaje się nierozsądne. Do tego wszystkiego dodajmy jeszcze możliwość wystąpienia reakcji alergicznej na konkretny środek.
Podkreślić należy raz jeszcze: jeśli masz infekcję wirusową, antybiotyk ci nie pomoże. Będziesz kaszleć, jak kaszlesz, ale jest szansa, że dodatkowo zdobędziesz grzybicę, biegunkę, albo i stracisz słuch. Warto próbować, gdy lekarz ocenia infekcję jako wirusową?
Mam jakiś antybiotyk w domu, więc go sobie wezmę i nie idę do lekarza

Znów błąd. Zacząć możemy oczywiście od tego, że niekoniecznie masz infekcję bakteryjną - to już wiemy.
Drugą sprawą jest jednak to, że nie każdy antybiotyk jest skuteczny w każdej sytuacji. Penicylina fenoksymetylowa (z zasady nie będę podawać nazw handlowych, a jedynie nazwy substancji - te napisane kursywą na opakowaniach, bo nie chcę robić żadnej firmie reklamy) jest preferowanym antybiotykiem w przypadku anginy, jednak przy zapaleniu płuc wywołanym bakterią atypową (np. mykoplazmatycznym) będzie nieskuteczna, a konieczne będzie podanie makrolidu, jak np. klarytromycyna. Przy okazji niepotrzebnego podania tej penicyliny różne bakterie w organizmie, bardziej lub mniej przyjemne, będą miały okazję zapoznania się z nią. Lekarz czasami przepisuje antybiotyk empirycznie - czyli w oparciu o swoje podejrzenie etiologii infekcji (wynikające z częstości występowania pewnych chorób, aktualnie panującej epidemii jakiejś z nich, charakterystycznych objawów itd.). Może także zlecić wykonanie posiewu z antybiogramem - na tej podstawie sprawdza się, jakie bakterie wyhodowano z posiewu (krwi, plwociny, wymazu z gardła czy nosa, moczu itd.) i jaki antybiotyk na nie działa. Jest to widoczne na załączonym zdjęciu - przejaśnienia, wiążące się z pozbyciem się wyhodowanych uprzednio na odpowiedniej płytce bakterii wokół płatków z antybiotykiem. Wielkość przejaśnienia koresponduje z efektywnością antybiotyku w danym przypadku.

I jeszcze jedno pytanie - skąd masz ten antybiotyk w domu?
Już mi lepiej, więc nie ma sensu brać antybiotyku przez następne dni
Jeśli masz w domu jakiś antybiotyk, to jest bardzo prawdopodobne, że jest to środek, który po prostu tobie lub komuś z twoich bliskich „został”. Często niepełne opakowanie. Najczęściej (dlaczego najczęściej, a nie zawsze - o tym wspomnę na końcu) nadaje się jedynie do wyrzucenia. Nie dlatego, że nie pomoże. Czasami pomoże, ale jakim kosztem?
Warto wiedzieć, że bakterie to takie bystre bestie, że się uczą. Powiedzenie „co cię nie zabije, to cię wzmocni” zdecydowanie ma odzwierciedlenie w ich funkcjonowaniu. Są one zdolne zapamiętywać kontakt z antybiotykiem, aby wytworzyć mechanizm radzenia sobie z nim. Kiedy drugi raz tę bakterię się nim potraktuje, będzie siedzieć i się śmiać.
Dlaczego jest to duży problem? Dlatego że tu nie chodzi o tę jedną bakterię. Nie dość, że przekaże ona tę niewrażliwość na ten antybiotyk swoim potomkom, to jeszcze bakterie dzielą się swoją wiedzą jak na uniwersytetach - wkrótce wszystkie jej koleżanki będą umiały sobie z nim radzić. Wynika to z faktu, że takie przydatne, nauczone w trakcie życia bakterii informacje, zatrzymuje ona w specyficznym DNA, nazywanym plazmidem - a plazmidami bakterie się wymieniają.
Ale przecież ja już czuję się dobrze, to bakterii już nie ma

Należy wiedzieć, że do wywołania objawów chorobowych potrzebna jest konkretna liczba bakterii. Jeśli jest ich mniej, objawów nie będzie. To tłumaczy chociażby fakt, że możemy być nosicielami potencjalnie chorobotwórczych bakterii, ale jednocześnie nie chorować.
Powiedzmy, że masz w organizmie 100 sztuk bakterii (oczywiście uproszczony przykład, nieuwzględniający rzeczywistych liczb, rozmnażania bakterii itp.). Do wywołania objawów potrzeba powiedzmy 70 sztuk, zaś antybiotyk zabija 10 sztuk dziennie (znów uproszczenie). Łatwo zobaczyć, że już po trzeciej dawce zostanie właśnie 70 sztuk, a więc po czwartej objawów już nie będzie. Pacjent poczuje się zdrowy i odstawi antybiotyk - zostawiając sobie na pamiątkę 60 bakterii, które tylko będą czekać na dogodną okazję, by te objawy jednak wywołać. Tylko że one już (i jej potomkinie) nic sobie z tego antybiotyku robić nie będą, bo widziały, jak to działa i umieją sobie z tym radzić.
Oczywiście także przy zalecanym stosowaniu antybiotyków może się zdarzyć tak, że jakieś osobniki przetrwają i pojawi się oporność, ale szansa na to jest już mniejsza (i mniejsza liczba "przetrwałych" bakterii).
No dobra, najwyżej następnym razem wezmę inny antybiotyk, co za problem?

To nie jest tylko twoja sprawa. Wiele osób zdaje sobie sprawę z tego, że jak nie weźmie antybiotyku do końca, to na drugi raz on nie zadziała. Tyle że bakteriami obficie dzielimy się z otoczeniem - i kiedy przeniosą się one na siostrę, matkę czy sąsiadkę, pójdą tam z całą nabytą wiedzą o tym nieszczęsnym antybiotyku - i tej osobie też on już nie pomoże. Nietrudno wyobrazić sobie, że ona z kolei podzieli się tymi bakteriami z kolejnym człowiekiem. Ten kolejny człowiek dostanie inny antybiotyk, on z kolei tego innego antybiotyku nie weźmie do końca... Potem przekaże bakterie szefowi w pracy, a on całej korporacji...
Ale skoro tak, to przecież te oporne bakterie są wszędzie! Niedługo nie będzie czym się leczyć i wszyscy pomrzemy!

Jeśli doszedłeś do tego pesymistycznego wniosku - super! Właśnie po to piszę ten artykuł - by uświadomić ci, że problem jest, i to duży.
Z tym że to nie jest tak, że nic się z tym nie da już zrobić. Po pierwsze, najważniejsze, trzeba brać antybiotyk tak, jak każe lekarz. Lekarz nieomylny nie jest, prawda, ale nauka mu pomaga i antybiotyki mają określone opisane zasady przyjmowania, które on zna, a ty niekoniecznie. Nie o wszystkim przeczytasz w ulotce - a tym bardziej nie wszystko jesteś w stanie u siebie prawidłowo zdiagnozować, ale o tym już pisaliśmy (jeszcze raz: nie żeby lekarz był nieomylny - jednak na wstępie ma większe szanse na wstrzelenie się w prawdę).
Bakterie szybko się uczą, ale też zapominają. Bo kiedy kolejne pokolenia bakterii spotykają się nadal z tym antybiotykiem, uznają ten zachowany gen oporności za istotny i go przechowują, przekazując dalej. Kiedy jednak antybiotyk znika z pola widzenia na dłużej, bakterie pozbywają się nieaktualnych informacji. I nagle zaskoczenie - kiedy zastosujemy go wówczas, zadziała. Bo te bakterie nie pamiętają już, jak sobie z tym poradzić.
Jako przykład z życia wzięty można przywołać penicylinę. Jako pierwszy odkryty antybiotyk, była stosowana bardzo powszechnie i bakterie wreszcie wytworzyły oporność. Powstały nowe antybiotyki i mniej skuteczna już penicylina przeszła do lamusa - by w dobie aktualnej wracać do łask, kiedy bakterie stały się ekspertami w sprawie jej następców, zarzucając jednocześnie to, co odkryły na jej temat.
No a co z tą resztką, którą trzymam od pół roku w apteczce?
Obiecałam wyjaśnić, dlaczego czasami niepełne opakowanie antybiotyku może się przydać. Chodzi o to, że w zależności od rodzaju infekcji, dany antybiotyk bierze się przez różną liczbę dni. Czasami ta końcówka, której kiedyś nie wziąłeś, może wystarczyć na pełne uleczenie jakiejś nowej infekcji. Co zrobić, gdy taką końcówkę masz? Zapytać lekarza, czy możesz jej użyć w tej sytuacji, w której aktualnie się znajdujesz - albo czy w ogóle można jej użyć.
A najbezpieczniej pozbyć się (leki przeterminowane lub końcówki powinniśmy zdawać w aptekach, nie należy ich wyrzucać do śmieci) i już nie zostawiać końcówek.
Oglądany:
34407x
|
Komentarzy:
63
|
Okejek:
226
osób
Najpotworniejsze ostatnio
Najnowsze artykuły
27.04
- Mistrzowie Internetu – Jak wygląda kuchnia Marianny Schreiber (69)
- Tego już nie zobaczycie w grze Tomb Raider III. Twórcy remastera wprowadzili cenzurę – W co jest grane? (19)
- Ty naprawdę tak żyjesz? – Pozytywne i negatywne zaskoczenia odkryte w czyichś domach (28)
- Wielopak Weekendowy – Mam wiele ukrytych talentów...
- Dziwne i jeszcze dziwniejsze samochody (21)
- Urocze dziewczyny i ich słodkie psiaki (18)
- Turyści, którzy doznali szoku kulturowego, odwiedzając inne kraje, dzielą się swoimi historiami II (56)
- Nierozwiązane zagadki - zaginięcie latarników na Wyspach Flannana (32)
- 15 zabawek, które nie powinny znaleźć się w sprzedaży, a mimo to tam trafiły (78)
- Ludger Sylbaris, człowiek, który przeżył dzień zagłady (26)
26.04
- Najmocniejsze cytaty – Źle się dzieje w polskim kolarstwie (191)
- Polska to nie kraj, to stan umysłu – Wielki powrót pani Gosi (233)
- Najdziksze newsy tygodnia – Zawodnik sztuk walki kopnął przechodzącą przez ring dziewczynę (93)
- Słońce je kocha, a faceci się za nimi oglądają. Dziewczyny w stroju t0pless (128)
- Zatrzymane w kadrze – Zamek hrabiego Draculi (47)
- Producent z Netflixa krytykuje sposób, w jaki Amazon wydał serial „Fallout” – Filmoteka Joe Monstera (43)
- Ludzie opowiadają o największym skandalu, jaki miał miejsce w ich szkołach (55)
- Rzeczy, które są społecznie akceptowalne tylko dla jednej płci (51)
- Ludzie, którzy o czymś zapomnieli i miało to zabawne skutki (36)
- Pierwsza irlandzka „czarownica” spalona na stosie była... pokojówką (4)
Sprawdź swoją wiedzę!
Jak to drzewiej bywało







Dobra, dobra. Chwila. Chcesz sobie skomentować lub ocenić komentujących?
Zaloguj się lub zarejestruj jako nieustraszony bojownik walczący z powagą